Tratamentos:
Assimetria Craniana (Plagiocefalia / Braquicefalia / Escafocefalia)
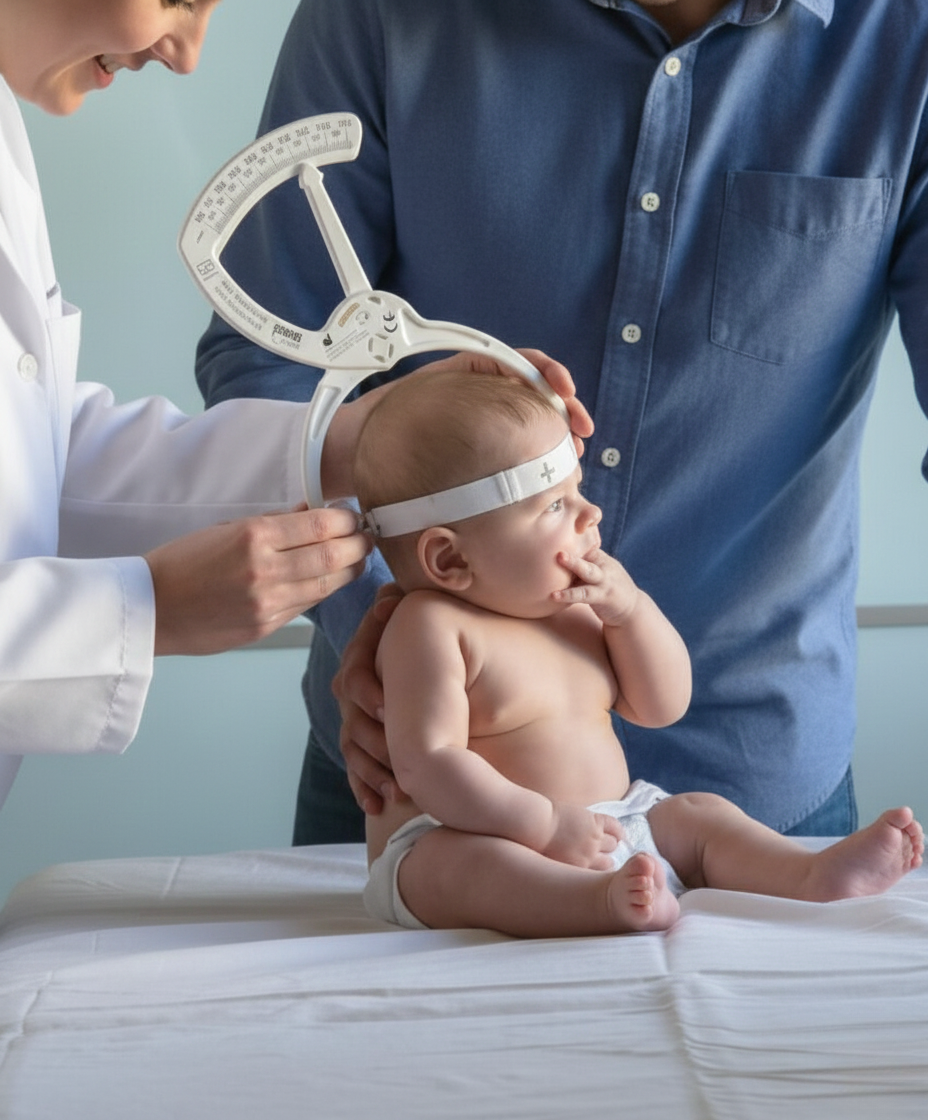
O que é:
A assimetria craniana acontece quando o formato da cabeça do bebê apresenta achatamentos ou irregularidades perceptíveis, geralmente causados por posições repetitivas ou restrição intrauterina.
Causas mais comuns:
Posição preferencial para dormir ou amamentar
Uso prolongado de bebê conforto
Tensão muscular cervical (muitas vezes associada ao torcicolo congênito)
Fatores durante a gestação
Objetivo do tratamento:
Promover o crescimento simétrico do crânio, melhorar o alinhamento cervical e estimular marcos motores adequados, evitando que a assimetria impacte o desenvolvimento global.
Abordagem fisioterapêutica:
Avaliação minuciosa da mobilidade cervical e das preferências posturais do bebê.
Técnicas de liberação e alongamento suave para equilibrar a musculatura cervical.
Estimulação motora orientada (mudança de decúbito, tummy time, controle de cabeça).
Orientações aos pais sobre posicionamento no sono, amamentação e brincadeiras que favorecem o estímulo bilateral.
Frequência: sessões semanais (1–2x), com acompanhamento e reavaliação constante.
Resultados esperados: melhora visível no formato craniano e maior mobilidade cervical em poucas semanas.
Torcicolo Muscular Congênito

O que é:
O torcicolo congênito ocorre quando um dos músculos do pescoço (geralmente o esternocleidomastoideo) apresenta encurtamento, fazendo o bebê manter a cabeça inclinada para um lado e o queixo para o outro.
Sinais de alerta:
Cabeça sempre virada para o mesmo lado
Dificuldade para mamar em um dos seios
Achatamento craniano (associado à posição preferencial)
Objetivo do tratamento:
Restaurar o equilíbrio e simetria do pescoço, prevenir deformidades cranianas e garantir um desenvolvimento motor adequado.
Abordagem fisioterapêutica:
Avaliação da amplitude de movimento cervical e alinhamento postural.
Alongamentos suaves e técnicas manuais de liberação muscular.
Estímulos motores e posturais específicos (brincadeiras, tummy time adaptado).
Treino de controle cervical progressivo.
Orientações aos pais sobre posicionamento diário e rotina de estímulos em casa.
Frequência: 1–3 sessões por semana, conforme gravidade e idade de início.
Resultados esperados: normalização do movimento cervical e da simetria facial em 4–8 semanas.
Atraso no Desenvolvimento Motor Infantil
O que é:
Alguns bebês demoram mais para alcançar marcos motores (rolar, sentar, engatinhar, andar). Esse atraso pode estar relacionado a fatores neurológicos, prematuridade, baixo tônus, pouca estimulação ou condições genéticas.
Objetivo do tratamento:
Favorecer o desenvolvimento motor global, promovendo marcos adequados à idade e prevenindo compensações posturais.
Avaliação fisioterapêutica:
Análise detalhada dos marcos motores e reflexos primitivos.
Observação do tônus muscular, coordenação, equilíbrio e postura.
Aplicação de protocolos validados (ex.: Alberta Infant Motor Scale – AIMS).
Abordagem:
Intervenções baseadas em neurodesenvolvimento.
Estímulos direcionados conforme cada etapa (rolar, sentar, arrastar, engatinhar, ficar em pé, andar).
Exercícios lúdicos e atividades sensoriais.
Orientações aos pais sobre brincadeiras terapêuticas e rotina de estímulos domiciliares.
Frequência: 1 a 3 sessões por semana.
Resultados esperados: ganho progressivo de força, equilíbrio e coordenação motora, favorecendo autonomia nas etapas seguintes do desenvolvimento.
Pé Torto Congênito (Pé Equinovaro)
O que é:
O pé torto congênito é uma malformação que faz o bebê nascer com o pé virado para dentro e para baixo. Sem tratamento, pode causar dificuldade para andar.
Objetivo do tratamento:
Corrigir o alinhamento do pé e tornozelo, garantindo apoio adequado, marcha funcional e prevenção de recidivas.
Abordagem fisioterapêutica:
Acompanhamento após o método de Ponseti (uso de gesso e órtese).
Mobilizações articulares delicadas para manter a correção.
Estímulo de apoio plantar e equilíbrio.
Fortalecimento progressivo dos músculos do tornozelo e pé.
Orientações para os pais sobre uso da órtese e cuidados diários.
Frequência: 1–2 sessões semanais, com reavaliações conforme a fase do tratamento ortopédico.
Resultados esperados: pé alinhado, com mobilidade adequada e marcha estável.
Fisioterapia Respiratória Infantil
O que é:
A fisioterapia respiratória auxilia na limpeza das vias aéreas e melhora da ventilação pulmonar em bebês e crianças com bronquiolite, pneumonia, asma, secreções excessivas ou após cirurgias.
Objetivo do tratamento:
Melhorar a função respiratória, reduzir sintomas (tosse, chiado, cansaço), prevenir complicações e acelerar a recuperação.
Avaliação fisioterapêutica:
Anamnese detalhada sobre sintomas e histórico clínico.
Avaliação da ausculta pulmonar, padrão respiratório e saturação.
Abordagem:
Técnicas específicas de eliminação de secreções (ELPr, aceleração do fluxo expiratório, vibrações, drenagem postural).
Reeducação respiratória e orientação sobre respiração nasal e hidratação.
Orientação aos pais sobre posições facilitadoras e sinais de alerta.
Frequência: varia conforme o quadro clínico — em casos agudos, pode ser diária.
Resultados esperados: melhora da oxigenação, redução do esforço respiratório e recuperação mais rápida.
Follow-up do Bebê de Risco
O que é:
Bebês que nasceram prematuros, com baixo peso, hipóxia, internação prolongada na UTI neonatal ou condições neurológicas são considerados “bebês de risco” para atraso no desenvolvimento.
Objetivo do acompanhamento:
Garantir que o bebê atinja todos os marcos motores, cognitivos e sensoriais esperados para sua idade corrigida, por meio de avaliação contínua e estímulos precoces.
Avaliação fisioterapêutica:
-
Acompanhamento mensal (ou conforme necessidade) do tônus, postura, reflexos e interação.
-
Avaliação funcional com escalas específicas (ex.: Denver,Bayley, TIMP, AIMS).
Abordagem:
-
Estímulos precoces de controle postural, coordenação e motricidade fina.
-
Orientação familiar sobre manejo, posicionamento e brincadeiras terapêuticas.
-
Intervenções baseadas em neuroplasticidade e aprendizado motor precoce.
-
Trabalho interdisciplinar com fonoaudiólogo, terapeuta ocupacional e pediatra.
Frequência: sessões semanais, com avaliações mensais de progresso.
Resultados esperados: desenvolvimento motor dentro da faixa esperada, melhor adaptação sensorial e interação social saudável.,
Fisioterapia para Marcha na Ponta dos Pés (Marcha Equina)
O que é:
A marcha na ponta dos pés acontece quando a criança anda sem apoiar completamente o calcanhar no chão. Pode surgir de forma funcional (hábito postural ou fase transitória do desenvolvimento) ou estar relacionada a condições neurológicas, ortopédicas ou sensoriais.
Embora em alguns casos seja apenas uma fase, quando o padrão se mantém após os 2 anos de idade, é importante avaliar e intervir precocemente para evitar encurtamentos e alterações posturais.
Causas mais comuns:
Hábito adquirido (criança acostumada a andar nas pontas dos pés).
Encurtamento do tendão de Aquiles.
Alterações sensoriais (hipersensibilidade tátil nos pés).
Distúrbios neuromusculares (ex.: paralisia cerebral, distonia, autismo).
Alterações ortopédicas ou desequilíbrios musculares.
Objetivos do tratamento:
Promover o apoio completo dos pés durante a marcha.
Alongar e equilibrar a musculatura da panturrilha e tornozelo.
Corrigir o padrão de movimento e melhorar o controle postural.
Favorecer o desenvolvimento de uma marcha funcional e estável.
Abordagem fisioterapêutica:
Avaliação completa do padrão de marcha, equilíbrio e amplitude articular.
Alongamentos específicos para cadeia posterior (panturrilha, tendão de Aquiles).
Treino de dissociação de movimentos (flexão dorsal x plantar).
Exercícios de equilíbrio e propriocepção, usando superfícies variadas.
Treino de marcha orientado, com estímulos visuais e táteis para contato do calcanhar.
Integração sensorial (para casos com hipersensibilidade nos pés).
Orientações aos pais sobre exercícios e estímulos para casa (andar descalço em superfícies diferentes, jogos que estimulem o calcanhar).
Frequência:
1 a 2 sessões semanais, conforme a gravidade e idade da criança, com reavaliações periódicas para ajustar o plano.
Resultados esperados:
Aumento do apoio do calcanhar durante a marcha.
Alongamento progressivo do tendão de Aquiles.
Melhora do equilíbrio e coordenação.
Redução de quedas e cansaço ao andar.
Melhora da postura e da simetria corporal.
Quando procurar avaliação fisioterapêutica:
A criança anda constantemente nas pontas dos pés após os 2 anos.
Não consegue apoiar o calcanhar nem com orientação.
Apresenta rigidez nos tornozelos ou cai com frequência.
Há histórico de prematuridade ou atraso motor.
